����ĵ���
���ߣ�admin����ʱ�䣺2010-04-29 16:15�����
��
������Ӧ��������������������������������������������Ч���������������ԡ�
����2�������������������������������෴��һ����������Ӧ����ҩ����ɡ��糤��Ӧ�æ��������ҩ�������ʱ��ͻȻͣҩ�������ڦ���������������߶����𡰷���������
�����������������������漰�����������ܶȵı仯����ֱ��Ϊ�����µ����ϵ���,,,0.0.0.0 91319,217,��(һ)��ҩ����
����������ͬ�������ҩ��ķ�Ӧ�̶Ȳ�ͬ����һ����Χ�ڣ����Ÿ�ҩ���������ӣ�ҩ����������ǿ�������߲��������صIJ�����Ӧ�������ж����ٴ�һ����ó��ü�����
����(��)��ҩʱ��
�������ݲ�ͬҩ��ѡ���������ҩʱ�����ǿҩЧ�ͼ��ٲ�����Ӧ�dz���Ҫ��һ������£���ǰ��ҩ���պã����ÿ죬�������ҩ��θ�Ĥ����ҩ����Ѫ��ҩ�ȡ�������ҩ���սϲ����������������ά����B2��������������Ӣ�Ƶ�ҩ������գ�����һЩҩ���θ�����Ĥ�Ĵ̼������ˣ��簢˾ƥ�֡���������������ҩ�ȡ��ȵ����˷�ǰע�䣻����ҩ����˯ǰ���á�������(��)�Ƴ�
������ҩ����Ӧ����ҩ����������ʡ�������Ҫ��������t1/2�̵�ҩ���ҩ������Ӧ���ӣ������������Ļ��Դ��ҩ��Ӧ�涨ÿ�յ��������Ƴ̡��Ρ������ܼ���ʱ��Ӧ�ʵ����ٸ�ҩ�����Է�ֹ����ж���,,,0.0.0.0 91320,217,ͬ�ĸ�ҩ;������Ӱ��ҩ���������ʺ����ճ̶ȣ�ѪҩŨ�Ȳ�ͬ��ҩ��ķֲ�������Ҳ���ܲ� ͬ�������ı����õ����ʡ�
�������ָ�ҩ;������ЧӦ�ɿ쵽����˳��һ��Ϊ������ע��>�����ҩ>����ע��>Ƥ��ע��>�ڷ���ҩ>ֱ����ҩ>��Ƥ��ҩ��,,,0.0.0.0 91321,217,��ͬʱʹ�����ֻ��������ϵ�ҩ��ʱ������һ��ҩ�������ܵ���һ��ҩ���Ӱ����������Եĸı䣬��֮Ϊҩ������á�����ҩЧѧ��ҩ��ѧ����á�
����1��ҩ��ѧ�����ҩ��ѧ�������ָһ��ҩ������ڹ��̱���һ��ҩ��ı䣬ʹǰ�ߵ�ҩ��ѧ��Ϊ�������Ա仯��
����(1)Ӱ�����ոı�θ����pH��Ӱ�������Ի�������ҩ��Ľ���ȣ����ÿ���ҩ�ɼ��������� ҩ�
����(2)Ӱ��ֲ���ת��ҩ����Ѫ������ϣ�����ʸߵ�Ӱ��ҩ��ֲ���ת�ˡ�ֻ�������͵� ҩ��ɷֲ���ת�ˣ�����ҩ�����ԣ�������͵�ҩ�ﲻ�������зֲ���ת�ˣ�Ҳ��ҩ�����ԡ�
����(3)Ӱ������ת������ҩ���л��ø��Ҫ�Ǹ����P450ø������Ҫ�����ǿ��Ա��յ������ƣ�ʹҩ���ЧӦ������Ӧ�ı仯�����ٳ��õ�ҩ�ﱾ�����Ǹ�ҩø���յ��������Ƽ���
����(4)Ӱ����й����ҩ����������Ҫ��������й�������ֻ���������ͨ����С���������ڵ�ҩ������ʱ���Ϳɷ������������ƣ�ʹҩЧʱ���ӳ���
����2��ҩЧѧ����� ҩЧѧ�������ָ������ҩ����ҩ��ЧӦ�仯�������������һ��������ҩ�����ҩЧ��ǿ�������ü��ᣬ����������ҩ��Ŀ�ģ�����������ҩ�����ҩЧ������������ǿ�������Ʋ�����Ӧ�þ������⡣ҩЧѧ�������Эͬ���ú������á�
����(1)Эͬ������ҩͬʱ���Ⱥ�ʹ�ã���ʹԭ�е�ҩЧ��ǿ����ΪЭͬ���ã������������á���ǿ���ú��������á�
����(2)������������ҩ��ʹԭ�е�ЧӦ������С�����ǵķֱ����ã���Ϊ�����á������ó������������ҩ�뼤��ҩ֮�������á���������ÿ�����ҩ���ж��Ľ�ȡ�,,,0.0.0.0 91322,217,��1����ͯ��ͯ���������ڣ���֯������δ�������죬����������δ���ơ���ˣ���ҩ��ʹ�ò���������������Ӧ�������������ϰ�����ɺ���֢��
����2�������������˵��������ܺʹ�����Ӧ�������ˣ���ҩ��Ĵ�������й���ܽ��ͣ���ҩ�������Խϲ����ҩ��һ����ڳ����ˡ�,,,0.0.0.0 91323,217,ҩ�ﷴӦ���Ա����û���������ԣ����Ա�IJ�ͬҲ��Ӱ��ҩ������á��ڷ���ͬ���������������Ů�Ե�ѪҩŨ�����Ը������ԣ���AUCֵ��CmaxԼ�����Ե�2����Ů�Ե�Vd��ClԼΪ���Ե�1/2�������Զ��������������������л������������ȩ���ϴ�л�������ʱ�Ů�Ըߡ���Ů֮��Ա������ࡢά�����ס���˾ƥ�֡������������ӡ���������������ƽ��ҩ���ҩ��ѧ����Ҳ�����Ա���죬һ������������ȵ���͵�������Ů�����ڵ�����ʵ͡�,,,0.0.0.0 91324,217,�����������ܵ���ҩ���ҩ��ѧ��ҩЧѧ�����ı䣬ʹ�����ҩ��������Ի�ҩ������ڹ��̷����仯���Ӷ�Ӱ��ҩ�����Ч��
��������ҩ�������˵�����������Ӱ�죬������������ˮ���ߵ�������������ʹҩ������������Ӱ�죬���Է��Ȼ������������ã�ǿ���ն���������������Ĺ��ܲ�ȫ���ߵ�����м�ǿ�ļ������������ã��������������������������������ļ���������ǿ�������ļ��������������Ĺ��ܲ�ȫ���ߣ������ļ��������������������������ļ���������,,,0.0.0.0 91325,217,����״��Ҳ��Ӱ��ҩ����Ч������֮һ��
�������߶�ҽ����Ա���Ρ����������ֹۣ�����ҩ����Ч��������Ӱ�죻��֮ҽ����ϵ���ţ������������ۻ��ҩЧ��������Ӱ�졣�о���������ʹ���軼�߲���ҩ�����Եİ�ο����Ҳ�ɶ�ͷʹ��ʧ�ߡ��Ľ�ʹ��������ʹ����ð���ԡ�����֢��֢״���30��~50���ĸ��ơ���ο�����������ؿ��Ƶ�������ϵͳӰ����Ϊ���ԣ���Ѫѹ�����ʡ��ڷ��ڡ��Թ��ܵȾ����ܰ�ο����Ӱ�졣
�����ٴ���ҩʱ��Ӧ�����������ֹ۵�̬�ȣ���ȷ�Դ��������������ƣ������ܼ��ἲ��ʹ������۸��ܣ����������Լ����ĵ��������������ڼ��������ơ��Ծ���״̬���ѡ���������Ļ��ߣ���Ӧ���ȱ�ມ���Ѫƽ��������Ƥ�ʼ��ؼ���������ҩʱӦ���أ���ֹ���߾���������������ɱ��,,,0.0.0.0 91326,217,���岻ͬ���������һ����ʱ��˳������й��ɵ������Ա仯�����ֱ仯�Ľ��ɳ�Ϊ������ɡ���������Ҫ������ҹ���ɣ���������������������ҹ�����Բ�������ѡ�������ҩʱ�䣬ʹ��ҩʱ����������������ͬ�����ɴﵽ�����Ч������ijЩҩ���������Ũ�Ȳ���������Ӧ�������ԣ�ʹ�ٴ����ƿ�ѧ����
�����˵�Ѫѹ�����ڷ���������һ��������6��10ʱ������16��20ʱ�ϸߣ���ҹ��ͣ��ʡ�����һ�͡����������������߷�֮ǰ30min��ҩ����ʹҩ�����պ���Ѫ��Ũ�ȸ߷���Ѫѹ�߷�����������Ѫѹ����߽�ѹҩ����Ч����һ�շ���һ�ε�ҩ���ҩʱ����ѡ���峿7ʱ���ҡ�����ҩ����������ƽ����Ƭ��������ѹ0�š����ȵ�ƽ����ɳ̹�������������Ŵ�����Ƭ�ȣ���һ��2����ҩ�������峿7ʱ������16ʱ��
,,,0.0.0.0 91327,217,���Ŵ�������Ӱ��ҩ�ﷴӦ�ĸ������ľ�������֮һ��
����1���������
��������ҩ���лø���Ŵ���̬�Է�ӳ������֮�䡣����ת��øΪ�ǰ���ҩ������¡�����ˮ���ᡢ��³����ҩ�����ڴ�лø������Ⱥ������ת��ø��Ϊ�������ͣ����������ͺ����������ͣ��й��˺��ձ��˶�Ϊ���������ͣ������˶�Ϊ���������ͣ����������˶�ͬһҩ���л��˥�ڿ����24�����ϡ���ͬ���ֶ�ҩ���������Ҳ�в��졣�����˺ͺ����˷��������������Ȼ��ҩ��ѧ���������Բ��죬�������˶���������ȴ�������ں����ˣ�����������ѪҩŨ�Ƚϵͣ����䷴Ӧ�Ը��ڰ����ˣ��ʻ����˷�ҩ��Ѫѹ��������ָ��仯��������
����2����������
����ijЩ�����ҩ�������ͬ�ڳ��˵ķ�Ӧ�������Ŵ�ȱ���йأ������˳�Ϊ�������ʡ�ijЩ�����Ŵ���������-6-��������øȱ����������ò���ୡ��ǰ���ҩ���˾ƥ�֡�������������ʱ������ȱѪ��ƶѪ��ijЩ�����Ŵ���Ѫ��������ø���Ե��£�Ӧ�����굨����º��������������ֹͣ���Ŵ��Էʴ��������������Ļ��ߣ�����ػƻ�����쳣��Ӧ��ȱ������Ѫ�쵰��ԭø�߲��ܷ�����������ͻǰ���ҩ�
����3���������
������Ȼ��ҩ������ͬ��������ҩЧѧ��ҩ��ѧ���ƣ���һЩ�˶�ͬһҩ��ķ�Ӧȴ����ͬ�����˲����Ϊ������졣һ��ͬһҩ����һ��˫������������������˫��˫����������ɴ�����֮�ࡣ
����4���������졡
������ͬ��������֮��(��������)��ͬһҩ��ķ�Ӧ��ҩ��ѧ�кܴ���죬��֮Ϊ�������졣,,,0.0.0.0 91328,217,1������ҩ��ָ��ϸ���������ƻ�ɱ�����õ�ҩ����������غ��˹��ϳɿ���ҩ(�ŵͪ�ࡢ�ǰ����)��
����2�������أ�ָijЩ����(ϸ������������߾���)�����ľ��п���ԭ�����ú��������Ե�һ�����ʡ������ص��������˴����������Һ��ȡ���⣬�����ð�ϳɻ�ϳɷ�������
����3�������ף�ҩ�����ƻ�ɱ��ԭ���ķ�Χ��Ϊ�����ס��������ڵ������ֻ�ijЩ�����ij�խ����ҩ��
����4���������ԣ�ָ����ҩ�����ƻ�ɱ��ԭ�����������ɲ���������������ַ��������ⶨ�������ԡ���������������ϸ�����������Ũ�ȳ�����־�Ũ��(MIC)���ܹ�ɱ����������ϸ��(��ɱ��99��9����������)�����Ũ�ȳ�Ϊ���ɱ��Ũ��(MBC)������־�Ũ�Ȼ����ɱ��Ũ�ȶ��ٴ���ҩ����ָ�����á�
����5���־�ҩ��ָ�������Ʋ�ԭ��������ֳ����ɱ�����õ�ҩ���ǰ���ҩ���Ļ��ء���ù�ء���ù�ء��ֿ�ù�صȡ�
����6��ɱ��ҩ��ָ���������ƶ�����ɱ��ԭ����ҩ�����ù�ء�ͷ�߾��ء�������������صȡ�
����7������ָ��������ҩ��İ�ȫ�ԣ�ͨ����ijҩ�İ���������(LD50)���ҩ�İ�����Ч��(ED50)�ı�ֵ����ʾ���˱�ֵ�ƻ���ָ����
����8��������ЧӦ(PAE)��������ҩ����ϸ�����ݽӴ���ҩ��Ũ�����½���������С�־�Ũ�Ȼ�ҩ��ȫ���ų��Ժ���Ȼ��ϸ����������ֳ�������������ã����������Ϊ������ЧӦ��,,,0.0.0.0 91329,217,�벸�鶯�ﲻͬ��ϸ��������м��Ͷ����ϸ���ڣ�ά��ϸ����������̬���������ܣ��ֿ�������ǿ�����ѹ����������ϸ����ϸ���ں�����ͣ����ɷ�Ϊ�ľ���(peptidoglycan�����)���京��ռϸ�����ص�50����80������IJ����ɴ�50�㣬������ѹԼΪ20��25������ѹ������������ϸ��ϸ���ڽϱ����ľ��ǽ�ռ1��һl0������������ѹ�͡�����ϸ��ϸ�����ľ��Ǻϳ������ƺ�ϸ����ȱ�𣬾����ڲ�������ˮ�ֲ��Ͻ��룬����������͡����Ѷ�������,,,0.0.0.0 91330,217,
����ͨ������ϸ��Ĥ���ܷ��ӿ������õĿ����أ���Ҫ��������ù��B�������غ���ù���صȡ�����Ĥλ��ϸ��ϸ���ڵ��ڲ࣬Ϊһ��֬�ʺ͵����ʷ��ӹ��ɵİ�Ĥ���������ʽ����������ϼ��ϳ���ĵĹ��ܡ������������Ӽ��Ի�������������Ĥ����֬��ϣ���ù���غ�����ù��B�������������Ĥ�ϵ���ǹ̴������ʽ�ϣ���������ҩ�������������ϸ��ɫ��P450������14��-ȥ��ø��ʹ14��-���̴��ѻ�����ǹ̴��ϳ����衣��Щ������ʹ����Ĥͨ�����ӣ����¾���İ����ᡢ�����ʼ����ӵ�������©���������ƻ�ɱ����������á�,,,0.0.0.0 91331,217,ϸ�������ʺϳɰ�������ʼ�������ӳ�����ֹ3���Σ��ڰ�����ͨ��������ѭ����ɣ����Ƶ����ʺϳɵ�ҩ��ֱ������ڵ����ʺϳɵIJ�ͬ�Σ����ӿ������á�
����1����ʼ�Σ�������������ֹ30s�ǻ���70sʼ����������γɡ�
����2�������ӳ��Σ��Ļ�������30s�ǻ���ϣ���ֹ������tRNA����Aλ��ϣ������γ�������־�����ù�ء�����ù������������ת��ø����������������λø���Ӷ���ֹ�������ӳ���
����3����ֹ�Σ�������������ֹ����ֹ������Aλ��ϣ�ʹ�������ܴӺ������ͷų�����ʹ������ѭ�����裬������ɱ�����á�,,,0.0.0.0 91332,217,���ƺ���ϳɵ�ҩ����Ҫ���ŵͪ�ࡢ�Ұ���ऺ�����ƽ���ǰ��༰����Ч���ȡ��ŵͪ��ҩ������Ч�ĺ���ϳ����Ƽ���������DNA����ø�������칹ø������������ϸ����DNA���ƣ��Ӷ�����ϸ���������ǰ���ҩ��Ϊ����������(PABA)������������侺����������ø���谭����Ҷ��ĺϳɣ������������ϸ���Ķ���Ҷ�ỹԭø(�϶Բ��鶯��Ķ�������øǿ5000��)����ֹ����Ҷ��ĺϳɡ����ߺ��ã��������ƶ�������ø�Ͷ���Ҷ�ỹԭø����˫����ϣ�����������ǿ������ƽ������ϸ��DNA������RNA�ۺ�ø���谭mRNA�ĺϳɡ�����������������������Τ�����ǰ��յ����Ʋ���DNA�ϳɵı���ø����ֹ�������Ḵ�ơ�,,,0.0.0.0 91333,217,��ҩ�Կɷ�Ϊ���ࣺ��������ҩ�Ի����Ȼ(ͻ��)��ҩ�Ժͻ������ҩ�ԡ�,,,0.0.0.0 91334,217,1���������ø��ҩ���ɲ������ֶ������ø���ı�ҩ��Ľṹ��ʹҩ��ʧȥ�������ã����ø��Ҫ��2�ࡣ
����(1)ˮ��ø����ø�����ɫ�����������ù�ؼ�ͷ�߾�����ҩ�������ѽ���ṹ�еĦ�-���������Ħ�-������ø��
����(2)�ۻ�ø������ת��ø������ת��ø������ת��ø�ȡ�
����2���ı�в�λ������ҩ���ϸ����ԭʼ���ðе㣬��Ϊ�в�λ��
����3�����Ӵ�л����ǰ�ҩ����ɫ��������Ӵ����߿�ʹ����������(PABA)�IJ�������20��100������Ũ�ȵ�PABA��ǰ�ҩ������������øʱռ���ƣ��Ӷ�ʹ���ɫ�������������ҩ�ԡ�
����4���ı�ͨ�ԣ�ϸ��ͨ������;��ʹҩ�ﲻ����ϸ��ϸ����Ĥ������壬���Կ���ҩ������Ȼ�������á�
����5����ǿ��������ϵͳ����ϣ�������ɫ���������ͭ�̼ٵ��������ճ������˾��Ⱦ�����������ϵͳ��
����6������
����(1)�Է��ŵͪ���ҩ�������ҩ�ij��˾����ٵ������������������칹ø��Ľṹ�ı����¡�
����(2)������ù����ҩ�������ҩ�ij����������������˾����ٵ������������ڽ�����RNA�ۺ�ø��������
����(3)�ͺ�ù�صĴ�ϣ���ж����ں�ù����ø�����������ù�صĴ������ṹ��,,,0.0.0.0 91335,217,���ٴ�ʹ�ÿ�����Ҫ��ԭ�����ƻ��ֹ�����ض�ȱ����ҩָ���ߵ�Ӧ�ã���ֹ���á�����խ�ף����ù��ף�����һ�֣����ö��֣����õ͵������øߵ������ÿڷ������ü�ע�����ü�ע�����þ�ע��������ҩ���ֻ���ҩ���������Ƴ���ҩ���ϸ���ƾֲ���ҩ����ֹ�Ͷž���ҩ�Դ����ͷ�չ��,,,0.0.0.0 91336,217,��ȷ����Ⱦ��λ���²������༰��Կ���ҩ�����ж�Ϊ����ҩ����Ӧ�õ�ǰ�ᡣ�Ի����ϸ���Ը�Ⱦ�������ٴ���ϵĻ�����Ԥ�����п��ܵ��²�������������Ը��ֿ���ҩ�����ж�����ҩ�ı�Ǩ����ѡ���ʵ���ҩ����о������ơ�,,,0.0.0.0 91337,217,"

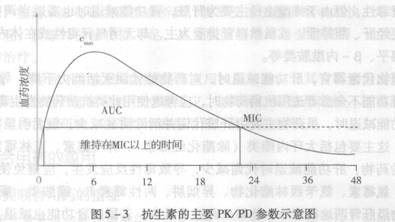
����1��ʱ�������ԣ����Ũ�������ԣ�����ҩ��
����������-�������ࡢ�ֿ�ù���ࡢ���ִ��������������ʱ�������ԣ���ҩ���ɱ��������ҩ��Ũ��ά����MIC����ʱ��ij����йأ�
��ҩ��Ũ�ȼ�������ʱ����ɱ�����ԡ������ʲ������Ըı䣬ѪҺ����֯��ҩ��Ũ�ȵ���MICֵʱ��ϸ��������������ֳ��
һ������ҩ�����ЧӦ������
����2��Ũ�������Կ���ҩ��